دانلود پاورپوینت آشنایی با انواع واکنش های دارویی و روش درمان آنها
| عنوان |
مروری بر انواع واکنش های دارویی و روش درمان آنها |
| سال تهیه : 1404 | تعداد اسلاید : 42 |
| فرمت فایل : pptx-ppt | نوع فایل : پاورپوینت |
| کیفیت : طلایی | مناسب : دانشجویان |

واکنش دارویی به هرگونه پاسخ ناخواسته و مضر به یک دارو اطلاق میشود که در دوزهای معمول برای پیشگیری، تشخیص یا درمان بیماری رخ میدهد. این واکنش ها میتوانند طیف وسیعی از شدت، از خفیف و قابل تحمل تا شدید و تهدید کننده حیات را شامل شوند و بخشی مهم از چالشهای استفاده از داروها درمانی را تشکیل میدهند.
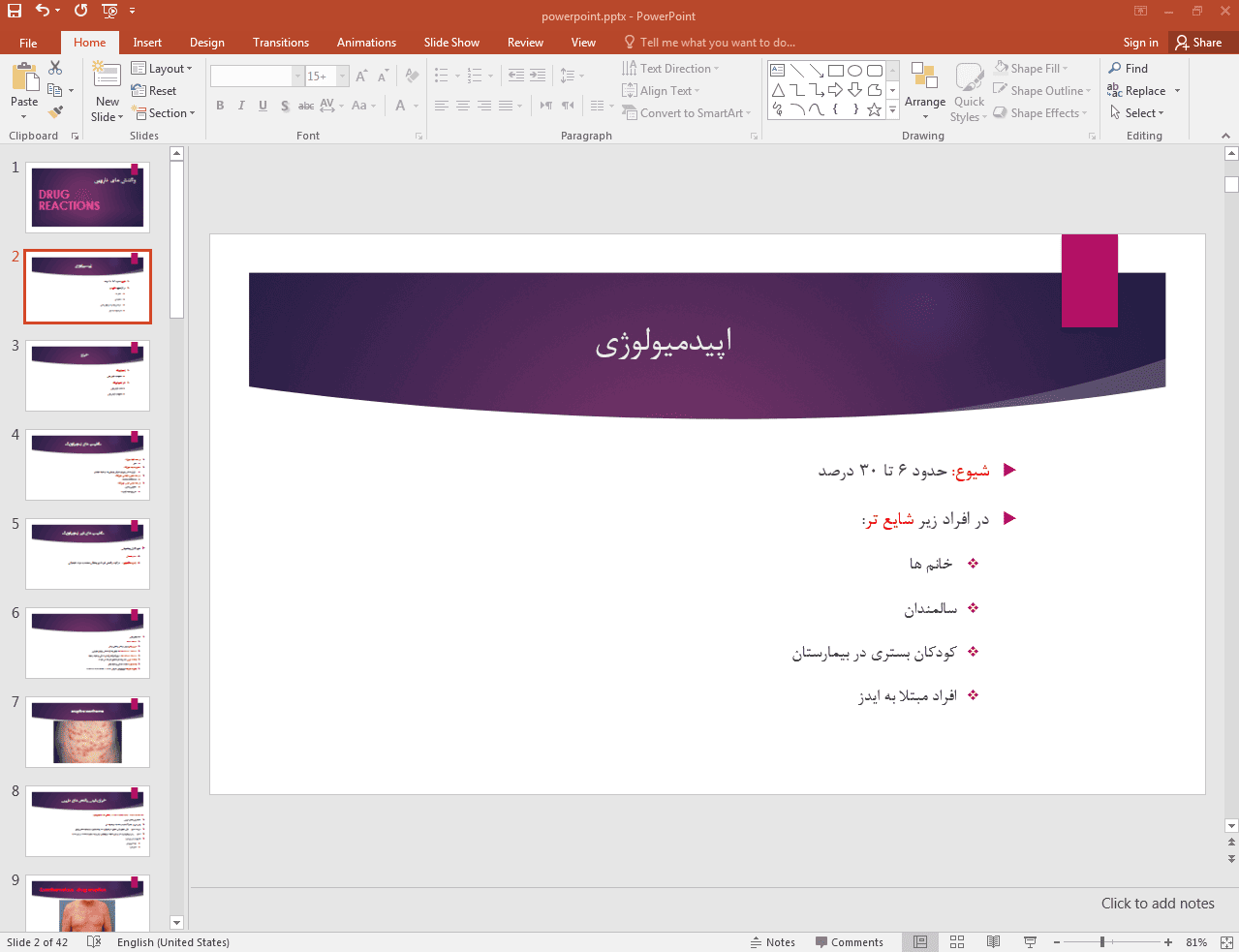
این پاورپوینت در 42 اسلاید تهیه شده و در ادامه نیز تصویر مربوط به اسلاید شماره 2 آن قرار داده شده است:
واکنش های دارویی به طور کلی به دو دسته اصلی تقسیم میشوند: واکنش های نوع A (Augmented) که قابل پیشبینی بوده و به دوز دارو وابسته هستند و حدود ۸۰ درصد از کل واکنش های دارویی را شامل میشوند، و واکنش های نوع B (Bizarre) که غیرقابل پیشبینی، غیروابسته به دوز و اغلب ناشی از مکانیسمهای ایمونولوژیک یا ایدیوکراتیک (ژنتیکی) هستند. واکنش های نوع A شامل عوارض جانبی شناخته شده دارو (مانند خشکی دهان با آنتیهیستامینها)، سمیت ناشی از مصرف بیش از حد یا تجمع دارو در بدن (مانند آسیب کبدی با دوز بالای پاراستامول)، و تداخلات دارویی که منجر به افزایش غلظت یا اثر دارو میشوند، میگردند. این نوع واکنش ها معمولاً از اثرات فارماکولوژیک دارو ناشی میشوند و میتوانند با تنظیم دوز یا جایگزینی دارو مدیریت شوند. در مقابل، واکنش های نوع B اغلب جدیتر بوده و شامل واکنش های آلرژیک دارویی (مانند بثورات پوستی، آنافیلاکسی) که توسط سیستم ایمنی ایجاد میشوند و واکنش های ایدیوکراتیک که به تفاوتهای ژنتیکی در متابولیسم یا پاسخ به دارو مربوط میشوند (مانند کمخونی همولیتیک در افراد با کمبود آنزیم G6PD که برخی داروها را مصرف میکنند)، میباشند. شناسایی دقیق نوع واکنش برای انتخاب رویکرد درمانی مناسب حیاتی است، چرا که مدیریت این دو دسته واکنش کاملاً متفاوت است؛ واکنش های نوع A بیشتر نیازمند تنظیم دوز یا تغییر دارو هستند، در حالی که واکنش های نوع B اغلب مستلزم قطع فوری دارو و اقدامات حمایتی برای کنترل پاسخ ایمنی یا اثرات نامطلوب دیگر هستند. درک این طبقهبندی و مکانیسمهای زیربنایی به پزشکان کمک میکند تا هم در تجویز دارو دقت بیشتری به خرج دهند و هم در صورت بروز واکنش، سریعاً علت را تشخیص داده و اقدامات درمانی لازم را آغاز نمایند. علاوه بر این، واکنش های دارویی میتوانند بر اندامهای خاصی مانند کبد (سمیت کبدی)، کلیه (سمیت کلیوی)، سیستم خونی (مانند آگرانولوسیتوز) یا پوست تأثیر بگذارند که نیازمند تشخیص و مدیریت اختصاصی هستند.
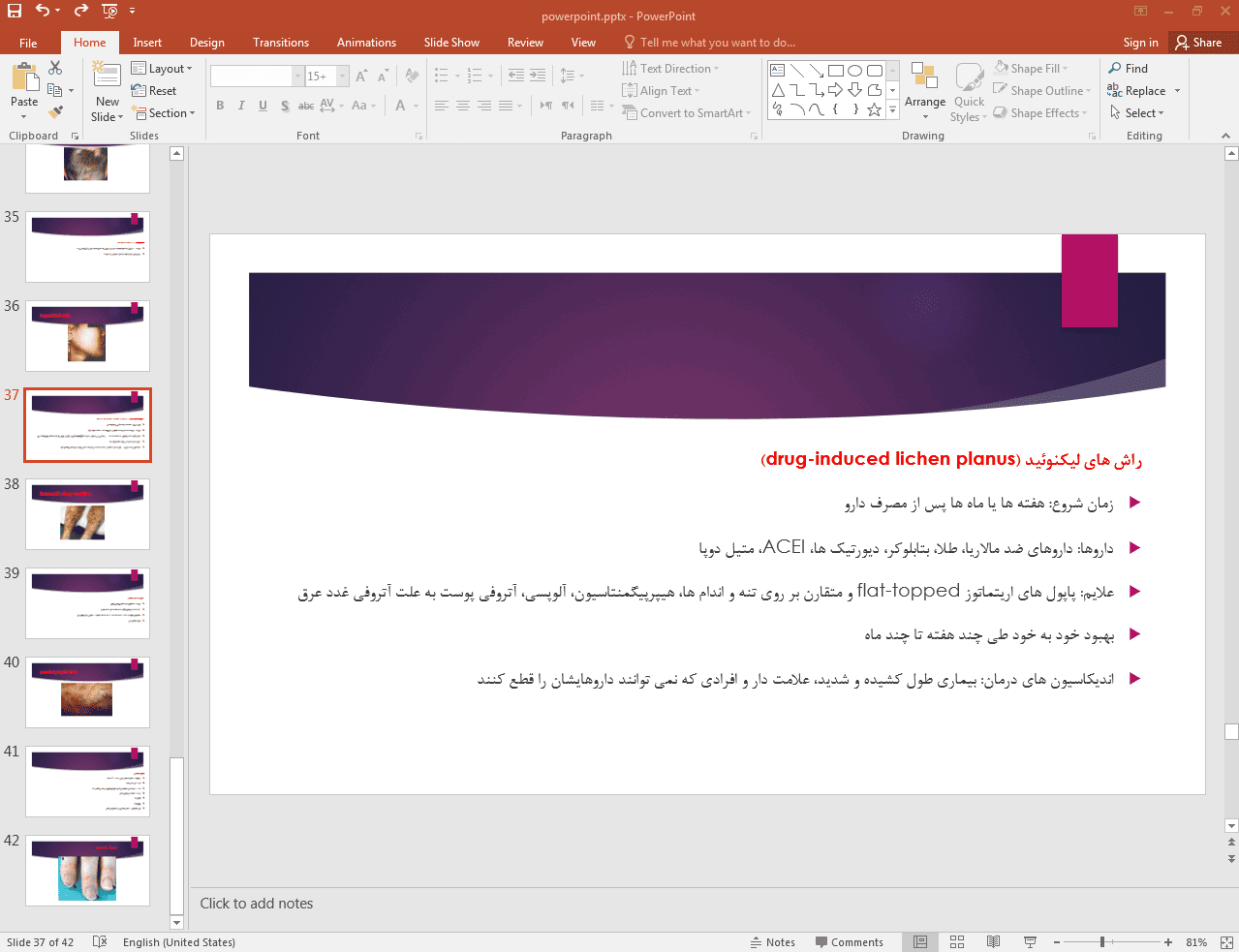
در ادامه، تصویر مربوط به اسلاید شماره 37 این پاورپوینت قرار داده شده است:
تشخیص واکنش دارویی نیازمند شرح حال دقیق بیمار، معاینه فیزیکی و بررسی رابطه زمانی بین شروع مصرف دارو و بروز علائم است. پزشک باید سابقه حساسیتهای دارویی قبلی، داروهای همزمان مصرفی (شامل داروهای بدون نسخه و مکملها)، و زمان شروع علائم را به دقت جویا شود. در بسیاری از موارد، قطع مصرف داروی مشکوک اولین و مهمترین گام درمانی است. اگر علائم پس از قطع دارو بهبود یابند، احتمال واکنش دارویی بسیار بالا است. در برخی موارد، ممکن است نیاز به انجام تستهای تشخیصی باشد، مانند تستهای آزمایشگاهی برای بررسی عملکرد کبد یا کلیه، شمارش سلولهای خونی، یا در موارد مشکوک به آلرژی، تستهای پوستی یا تستهای آزمایشگاهی خاص برای شناسایی آنتیبادیها. با این حال، برای بسیاری از واکنش های دارویی، به ویژه واکنش های غیر آلرژیک، تست تشخیصی اختصاصی وجود ندارد و تشخیص بر اساس قضاوت بالینی صورت میگیرد. پس از قطع دارو، اقدامات درمانی حمایتی برای کاهش شدت علائم و جلوگیری از آسیب بیشتر ضروری است. این اقدامات بسته به نوع و شدت واکنش متفاوت هستند. برای مثال، در واکنش های پوستی خفیف، ممکن است استفاده از کرمهای مرطوب کننده یا ضد خارش کفایت کند، در حالی که در واکنش های شدیدتر مانند سندرم استیونز-جانسون یا نکرولیز اپیدرمال توکسیک، بستری در بیمارستان، مراقبتهای ویژه پوستی و حمایتی اندامها حیاتی است. مدیریت راه هوایی و تنفس، حفظ ثبات گردش خون و کنترل درد نیز بخش مهمی از مراقبتهای حمایتی در واکنش های شدید محسوب میشوند. توجه به وضعیت تغذیه و هیدراتاسیون بیمار نیز در روند بهبودی مؤثر است.
درمان اختصاصی واکنش های دارویی به نوع و مکانیسم واکنش بستگی دارد. برای واکنش های آلرژیک خفیف تا متوسط، آنتیهیستامینها برای کنترل خارش، بثورات و تورم مورد استفاده قرار میگیرند. کورتیکواستروئیدها، به ویژه در واکنش های آلرژیک شدیدتر یا درگیری ارگانهای داخلی، به منظور سرکوب پاسخ ایمنی و کاهش التهاب تجویز میشوند. در موارد آنافیلاکسی که یک واکنش آلرژیک شدید و تهدید کننده حیات است، تزریق فوری اپینفرین (آدرنالین) حیاتیترین اقدام درمانی است و باید بلافاصله پس از تشخیص انجام شود، همراه با اقدامات حمایتی مانند اکسیژندرمانی، مایعدرمانی و داروهای دیگر در صورت لزوم. در واکنش های سمی مرتبط با دوز یا تجمع دارو، درمان شامل قطع دارو و در صورت لزوم استفاده از پادزهر اختصاصی (در صورت وجود) است. برای مثال، N-استیلسیستئین پادزهر مسمومیت با پاراستامول است. در موارد سمیت کبدی یا کلیوی، اقدامات حمایتی برای حفظ عملکرد اندامها و جلوگیری از آسیب بیشتر ضروری است که ممکن است شامل تنظیم دوز سایر داروها، کنترل فشار خون و تعادل مایعات و الکترولیتها باشد. در واکنش های ایدیوکراتیک که مکانیسم آنها به طور کامل شناخته نشده است، درمان بیشتر حمایتی است و بر کنترل علائم و پیشگیری از عوارض تمرکز دارد. پیشگیری از واکنش های دارویی نیز از اهمیت بالایی برخوردار است و شامل گرفتن سابقه دقیق آلرژیهای دارویی از بیمار قبل از تجویز هرگونه دارو، بررسی تداخلات دارویی احتمالی با داروهای همزمان مصرفی، انتخاب دقیق دارو و دوز مناسب بر اساس وضعیت بالینی بیمار و عملکرد اندامها (به ویژه کلیه و کبد)، و آموزش بیمار در مورد علائم هشدار دهنده واکنش های دارویی و لزوم گزارش فوری هرگونه علامت غیرعادی به پزشک یا داروساز میشود. همچنین، در برخی موارد، ثبت سابقه آلرژی دارویی در پرونده پزشکی بیمار برای جلوگیری از تجویز مجدد داروی مسبب در آینده ضروری است. در نهایت، همکاری نزدیک بین پزشک، داروساز و بیمار نقش کلیدی در پیشگیری، تشخیص و مدیریت مؤثر واکنش های دارویی دارد.
بخشی از فهرست مطالب:
- انواع واکنش ها
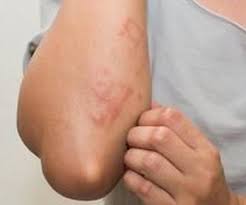
- تصاویر واکنش ها مثل تصاویر کهیر، استیونس جانسون و …
- درمان آن ها



دیدگاهها
هیچ دیدگاهی برای این محصول نوشته نشده است.